
PROSTAT KANSERİ
Prostat kanseri hakkında bilmeniz gerekenler
Prostat kanseri en sık rastlanan kanser tiplerindedir. Amerika Birleşik Devletlerinde yapılan çalışmalarda prostat kanserinin en fazla 55 yaş üzeri erkeklerde görüldüğü ve tanı alan erkeklerin ortalama yaşının 72 olduğu bildirilmiştir.
Bu kitapçık Üroonkoloji Derneği tarafından hastaların, hasta ailesi ve yakınlarının hastalığı daha iyi anlayabilmeleri için hazırlanmıştır. Bu sayede prostat kanseri hakkındaki bilgilerin daha geniş kitlelere ulaşabilmesi ümit edilmektedir. Bu kitapçık hastalığın belirtilerini, tanı ve tedavi konularını ele almakta ve hastaların hayatlarını kolaylaştırıcı bilgiler içermektedir.
Prostat
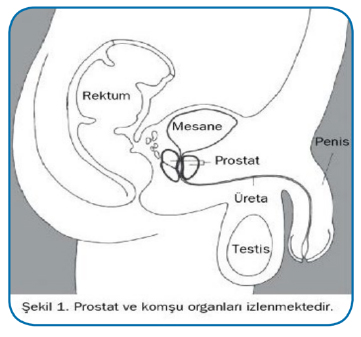
Kanser nedir?
İnsan vücudu birçok farklı hücre tipinden oluşmaktadır. Sağlıklı bir kişide vücudun gereksinimine göre hücreler bölünerek çoğalır ve işlevlerini yerine getirdikten sonra parçalanarak yok olurlar. Eğer hücreler ihtiyaç olmadığı halde bölünmeye devam ederse yeni oluşan hücreler dokuda büyümeğe yol açarlar. Dokudaki aşırı büyüme sonucu tümör olarak isimlendirilen bir kitle oluşur. Tümör dokusu benign (selim, iyi huylu) veya malign (habis kötü huylu) özellikte olabilir. İyi huylu selim tümör dokusu kanser değildir. Bu kitleleri oluşturan hücreler vücudun diğer bölümlerine yayılmazlar.
Benign prostat hiperplazisi (iyi huylu prostat büyümesi); idrar kanalı (üretra) çevresindeki prostat hücrelerinin çoğalarak mesane (idrar torbası) çıkımını tıkaması ve idrar akımına engel olmasıdır. İyi huylu prostat büyümesi 70 yaş dönemindeki erkeklerin yaklaşık yarısında ve 70-90 yaş grubundaki hastalardaysa yaklaşık %90 oranında idrar yapma zorluklarına neden olur. Uygulanan ilaç veya cerrahi tedaviler hastaların yakınmalarını ortadan kaldırır ve hastalık çoğunlukla hayatı tehdit edecek bir tehlike oluşturmaz.
Malign (habis kötü huylu) tümör dokusu kanserdir. Kanser hücrelerinin iyi huylu tümör hücrelerinden en önemli farkı kontrolsüz çoğalmalarının yanı sıra komşu dokulara yayılabilme özellikleridir. Kanserli dokudan ayrılan hücreler kan veya lenf dolaşımlarıyla vücudun değişik kısımlarına yayılabilirler ve yeni kanser odakları oluştururlar. Kanserin köken aldığı organ dışındaki dokulara yayılmasına metastaz denir. Kanserlerin çoğu geliştikleri hücrenin tipi veya organın adıyla anılırlar. Örneğin prostat dokusunda gelişen kanser prostat kanseri olarak isimlendirilir. Prostat kanseri, prostat bezinin içerisinde sınırlı kalabileceği gibi yakınındaki lenf bezlerine de yayılabilir. Ayrıca değişik yollarla kemik, mesane, rektum ve diğer organlara da yayılabilir. Kanser hücrelerinin vücudun değişik bölgelerinde oluşturdukları yayılma odakları köken aldıkları organın ismi ile adlandırılır. Örneğin prostat kanseri kemiğe yayıldığında kemikteki tümör prostat kanseri hücrelerinden oluştuğu için hastalık ‘Metastatik Prostat Kanseri’’ olarak isimlendirilir.
Belirtiler
Prostat kanseri genellikle hastalığın erken dönemlerinde herhangi bir yakınmaya neden olmaz. Bu dönemdeki hastalarda sıklıkla görülebilecek yakınmalar:
- Özellikle geceleri olmak üzere sık sık idrar yapma ihtiyacı
- İdrar yapmaya başlamada gecikme ve idrar yapmanın bitiminde idrarın damla damla akmaya devam etmesi
- Hiç idrar yapamama
- Zayıf, ince veya kesik kesik idrar yapma
- İdrar yaparken yanma veya ağrı
- Cinsel ilişkide ağrılı yukarıda belirtilen ejakülasyon (boşalma)
- İdrar veya menide kan görülme
Üroonkoloji Derneği 4 www.uroonkoloji.org Geç dönem prostat kanseri hastalarında ise sırt kalça ve / veya bacak ağrıları öncelikli yakınmalar olabilir. Yukarıda belirtilen yakınmalardan herhangi birisi kanser veya ciddi olmayan başka bir sağlık problemine bağlı olarak gelişebilir. Farklı bir anlamda bu yakınmalardan herhangi birisinin bulunması bireyin mutlaka prostat kanseri olduğu anlamına gelmez. Belirtilen yakınmalardan bir ya da bir kaçını yaşayan kişi sorunun nedenini öğrenmek için mutlaka bir üroloji uzmanına muayene olmalıdır.
Tanı
Hekim, idrar yapma zorluğu yakınmasıyla başvuran kişinin öyküsünü dinledikten sonra fiziki muayene yapar ve gerekirse bazı laboratuvar testleri ister.
Parmakla Rektal Muayene: Prostat hastalıklarının tanısında en önemli aşama prostatın makattan parmakla muayenesidir. Doktor hastasına uygun pozisyonu verdikten sonra eldiven giyip kayganlaştırıcı madde vazelin sürdüğü parmağı ile prostat muayenesi yapar. Bu muayenede prostatın büyüklüğü, kıvamı ve kitle içerip içermediği kontrol edilir.
Kan Testleri: Prostat hastalıklarının tanısında bir diğer önemli aşama kandaki toplam Prostat Spesifik Antijen (PSA) (prostattan salgılanan ve kana belli oranda geçen bir protein) düzeyinin belirlenmesidir. Prostat kanseri, prostatın iyi huylu büyümesi ve prostatın iltihabı hastalıklarında kandaki PSA seviyesi yükselebilir. Kan PSA düzeyindeki her artış kişide mutlaka kanser olduğunu göstermez. Bununla beraber PSA düzeyindeki değişimler hastanın kanser yönünden incelenmesinin gerekliliği konusunda yol göstericidir.
İdrar Tahlili: İdrar yapmayla ilgili yakınmaları olan kişilerin idrar tahlilleri yapılarak idrarda kan veya iltihap hücrelerinin varlığı araştırılır. Bu aşamalardan sonra doktor hastasındaki yakınmaların nedeni hakkında daha detaylı bilgiler edinmek ve prostattaki büyümenin iyi veya kötü huylu (benign veya malign) olup olmadığını belirlemek için başka testler isteyebilir.
Transrektal Ultrasonografi: İnsanın duyamayacağı frekansta ses dalgaları üreten ultrasonografi aletinin makattan yerleştirilen bölümüyle prostatın iç yapısı incelenir. Prostat dokusundan yansıyan ses dalgaları bir bilgisayar programı ile eşitlenerek ekranda ‘Sonogram’ denilen resime dönüştürülür. Bu yöntemle prostatın büyüklüğü ve iç yapısı hakkında daha detaylı bilgi elde edinilebilir.
Prostat biyopsisi: Eğer test sonuçları hastada prostat kanseri olabileceğine işaret ediyorsa mutlaka doku örneklemesi (biyopsi) yapılmalıdır. Biyopsi prostat kanseri tanısını kesinleştirebilecek tek yoldur. Makat çevresine uygulanacak ağrı kesicilerden sonra biyopsi örnekleri transrektal ultrasonografi eşliğinde ince bir iğne yardımıyla alınır. (Şekil 2)
Alınan doku örnekleri patoloji uzmanı tarafından mikroskop altında incelenerek prostat kanser hücreleri belirlenmeye çalışılır. Eğer kanser varsa patoloji uzmanı kanserin derecesini de (grade) rapor eder. Dereceleme kanser hücrelerinin normal prostat dokusuna benzerliğinin düzeyini tanımlar ve hastalığın olası seyri konusunda kabaca fikir edinilmesini sağlar. Prostat kanseri derecelemesinde yaygın olarak ‘Gleason Skorlama’ sistemi kullanılmaktadır. Prostat kanseri bu sistemle 2 ile 10 arasında bir skor alır. Düşük skorlu tümörler büyük skorlu tümörlere göre daha yavaş büyüme ve yayılma özelliğine sahiplerdir.
Biyopsi önerilen bir hasta şu soruları sorabilir:
- Biyopsi işlemi ne kadar sürecek?
- Uyanık mı olacağım?
- Canım acıyacak mı?
- Sonuçları ne zaman öğrenebilirim?
- Eğer kanser çıkarsa tedavimle ilgili kiminle ve ne zaman görüşeceğim?
Eğer fiziki muayene ve yapılan testler prostat kanserine işaret etmezse doktor iyi huylu prostat büyümesine bağlı şikayetleri gidermek için tedaviler önerebilir. Bu tedavi ilaçla olabileceği gibi bazı durumlarda cerrahi de uygulanabilir.
Evreleme
Prostat kanserinde uygulanacak tedavi, hastalığın vücuttaki yaygınlığı ile doğrudan ilişkilidir. Bu nedenle prostat dokusunda kanser saptanmışsa doktorun hastalığın yaygınlığını (evre) bilmesi gerekir. Evreleme sırasında kanserin sadece prostat bezi içerisinde sınırlı olup olmadığı; prostat dışı yayılım varsa nerelerde olduğu araştırılır. Bu amaçla her hastada gerekmemekle beraber akciğer grafisi, bilgisayarlı tomografi, kemik sintigrafisi, manyetik rezonans görüntüleme gibi görüntüleme yöntemlerinden yararlanılır.
Tedaviye hazırlık
Prostat kanseri tanısı konulan her olguda hekimler o hastaya özel bir tedavi planlaması yaparlar ve uygulanacak tedaviyi hastasıyla birlikte belirlerler. Prostat kanserinde tedavi hastalığın yaygınlığına ve tümör hücrelerinin derecesine göre belirlenmelidir. Tedavi planlanmasında dikkate alınan diğer önemli faktörler: hastanın yaşı, genel sağlık durumu ve bunlara bağlı olarak kişinin olası yaşam süresidir. Ayrıca tedavi ve tedavinin olası yan etkileri konusunda hastanın düşünce ve duyguları da dikkate alınmalıdır. Kansere yakalanmış kişiler hastalığının ne olduğu, tedavi seçenekleri, tedavinin olası yan etkileri konularında mümkün olan her şeyi öğrenerek verilecek kararlara aktif olarak katılabilir.
Prostat kanseri tanısı konan hastalar herhangi bir tedavi uygulanmadan düzenli kontrollerle izlenebilecekleri gibi cerrahi radyoterapi (ışın radyasyon) ve / veya hormonal tedavilerle sağıtılabilirler. Hasta ve doktoru tedaviye karar verirken her seçeneğin yararlarını ve olası yan etkilerini göz önüne almalıdır. Bazen hastalara bu tedavilerin bir veya birkaçı birlikte uygulanabilir. Uygulanacak tedaviler cinsel yaşam, idrar yapma ve yaşam kalitesi üzerinde yan etki oluşturabilir.
Broşürde yer alan tedavi seçenekleri, tedavinin yan etkileri ve kanser hastalarının desteklenmesi başlıklarında bu konularla ilgili yararlı bilgiler verilmektedir. Ayrıca hasta en iyi tedavinin belirlenmesi veya yeni tedavi metotlarının ortaya konulması için yapılacak araştırmaya katılma konusundaki fikirlerini de doktoruyla paylaşabilir. ‘Klinik Çalışma’ denilen bu araştırmalar hakkında daha fazla bilgi istenildiğinde doktorunuz size daha detaylı açıklamalar yapacaktır.
Kanser tanısının ardından hastanın teşhise inanmaması, üzüntü ve kızgınlık duyması doğal tepkilerdir. Bu tepkiler hastanın doktora tüm merak ettiklerini sormasını engelleyebilir. Bu nedenle hastanın sormak istediklerini bir liste halinde yazması çoğu zaman yararlı olacaktır. Doktorun anlattıklarını hatırlayabilmek için de hasta notlar alabilir. Bazı hastalar bu konuşmalar sırasında bir aile bireyinin veya bir arkadaşının da hazır bulunmasını, tartışmaya onların da katılmasını notlar almasını veya sadece dinlemesini isteyebilirler. Tedavi süresince de birçok soru akla gelebilir. Bu nedenle hastalar kimi zaman sağlık ekibinden daha detaylı açıklamalar isteyebilirler.
Tedavi başlamadan önce hastaların doktora sormak isteyeceği bazı sorular şunlardır:
- Hastalığımın yaygınlığı ne düzeydedir?
- Tümörün hücresel derecesi (skoru) nedir?
- Tedaviye ihtiyacım var mı? Tedavi seçenekleri nelerdir?
- Siz bana hangi tedavinin uygulanmasını tavsiye edersiniz?
- Tedavi seçeneklerinin beklenen yararları nelerdir?
- Tedavilerin riskleri ve olası yan etkileri nelerdir?
- Tedavi cinsel yaşamımı etkileyecek mi?
- Tedaviden sonra idrar yapma problemleriyle karşı karşıya kalabilir miyim?
- Klinik çalışmalarla yeni tedavi seçenekleri araştırılmakta mıdır? Böyle bir çalışmaya katılmak benim için uygun olabilir mi?
Tedavi seçenekleri
Aktif İzlem: Prostat kanseri çoğu hastada çok yavaş bir hızla ilerler. Bu nedenle tanı konulmasına rağmen bazı hastalara tedavi uygulanmasında gerek görülmemektedir. Kanseri vücudun başka yerlerine yayılmamış ve başka ciddi sağlık problemleri olan özellikle ileri yaştaki hastalara prostat kanserine yönelik tedavi önerilmeyebilir. Hekim bu hastalarda tedavinin yarardan çok olası yan etkileri nedeniyle zarar verebileceğini düşünerek aktif izlem uygulamasını önerebilir. Bu durumda hasta tedavi uygulanmaksızın belirli aralıklarla ve tetkiklerle izlenir; takip sırasındaki bulgulara göre gerekirse tedavi başlatılır.
Cerrahi Tedavi: Prostat kanserinin erken evrelerinde sıkça kullanılan bir tedavi yöntemidir. Prostat bezinin tamamının çıkarılması için yapılan ameliyata ‘Radikal Prostatektomi’ adı verilir. Özellikle prostatla sınırlı olduğu düşünülen evre t1 ve t2 tümörlerde hastanın beklenen yaşam süresi 10 yılın üzerinde ise uygulanabilir bir tedavi yöntemidir. Radikal prostatektomi açık ya da laparoskopik cerrahi teknikleri ile gerçekleşir. Başlıca yan etkileri geçici veya kalıcı idrar kaçırma ameliyat sonrası peniste cinsel ilişki için yeterli sertleşmenin olmaması (erektil disfonksiyon) ve üretrada idrar kanalında darlık olmasıdır.
Ameliyat olmadan önce hastanın doktora sormak isteyeceği bazı sorular şunlardır.
- Nasıl bir ameliyat olacağım?
- Ameliyattan sonra kendimi nasıl hissedeceğim?
- Ne kadar süreyle hastanede kalacağım?
- Ameliyatın kalıcı yan etkileri olacak mı?
- İdrar kaçırmam olursa düzelir mi?
- Erektil disfonksiyonum (iktidarsızlığım) olursa nasıl tedavi olabilirim?
- Üretra darlığı olursa ne yapılacak?
Radyoterapi (Işın Radyasyon) Tedavisi: Prostat kanserinin değişik evrelerine de farklı amaçlarla uygulanabilen bir tedavi yöntemidir. Radyasyon (ışın) tedavisinde kanser hücrelerinin bulundukları yerde yüksek enerjili ışınlarla yok edilmesi ve büyümelerinin önlenmesi hedeflenir. Erken evre prostat kanserinde radyasyon tedavisi cerrahi yerine veya cerrahiyi takiben o bölgede kalmış olabilecek kanser hücrelerini yok etmek için uygulanabilir. Prostat kanseri diğer organlara sıçradığında radyoterapi bu alanlarda uygulanıp kanserin burada oluşturduğu rahatsızlıkların giderilmesinde de rol oynayabilir. Radyasyon vücuda dışarıdan bir makineyle (eksternal dıştan radyasyon) yönlendirilebilir veya radyoaktif bir çekirdek prostata yerleştirilerek (içten radyasyon brakiterapi) doğrudan kanserli dokuya verilebilir. Bazı hastalara bu iki radyasyon tedavi birlikte kullanılabilir. Dıştan radyasyon tedavisi bir hastane veya klinikte ayaktan uygulanır. Tedavi genel olarak haftada beş gün ve toplam altı-sekiz haftalık bir sürede tamamlanır. Tedavi sırasında prostat çevresindeki sağlıklı doku saçılan radyasyondan korunur. Tedavinin son bölümünde yüksek doz radyasyon tümörün geliştiği daha küçük bir alana odaklanarak verilir. İçten (brakiterapi) radyasyon tedavisi uygulamasında prostat içerisine radyoaktif çekirdekler yerleştirilmesi için belirli bir süre hastanede yatmak gerekebilir.
Çekirdeklerin yerleştirilmesi işlemi bölgesel anestezi altında bilgisayarlı tomografi veya transrektal ultrasonografi eşliğinde kılavuz iğnelerin yardımı ile dikkatlice yapılır. Çekirdekler geçici veya kalıcı olabilir. Geçici olarak yerleştirilen bir çekirdek çıkarıldığında vücutta hiçbir radyoaktivite kalmaz. Kalıcı bir çekirdeğin içerdiği radyasyon genellikle çevredeki insanlara zarar vermez.
Radyasyon tedavisinden önce hastaların doktora sormak isteyeceği bazı sorular şunlar olabilir:
- Bu tedavinin amacı nedir?
- Radyasyon tedavisinin işe yaradığını nasıl anlayacağız?
- Tedavim ne zaman başlayacak ve bitecek?
- Tedavi süresince kendimi nasıl hissedeceğim?
- Tedavi süresince kendime nasıl bakmalıyım?
- Tedavi süresince normal aktivitelerime devam edebilecek miyim?
- Tedavinin yan etkileri neler olacak?
Hormon tedavisi: Prostat kanseri hücreleri büyümek ve çoğalmak için erkeklik hormonlarına gereksinim duyarlar. Bu nedenle prostat kanserinin tedavisinde kandaki erkeklik hormonu seviyesinin düşürülmesi veya hormonun hücrelere etkisinin engellenmesi önemli bir yer tutar. Vücudun başka yerlerine yayılmış olsalar da hormon seviyesindeki düşüş tüm kanser hücrelerini etkiler. Hormon tedavisi sistemik bir tedavidir. Hormon tedavisi farklı şekillerde uygulanabilir. Ameliyatla hayaların (testislerin) alınması yöntemine ‘Orşiektomi’ ismi verilir ve bu yöntemle erkeklik hormonunun ana kaynağı ortadan kaldırılır. Orşiektomi sırasında hastanın ağrı duyması sadece testis çevresine yapılan ilaçlarla ya da bölgesel anestezi ile önlenir. Bu ameliyat testislerin tamamen alınması veya testislerin alınmasını estetik kaygıyla istemeyenlerde sadece erkeklik hormonunun üretildiği testisin iç kısmının çıkarılması (subkapsüler) şeklinde yapılabilir.
Aylık ya da üç aylık olarak enjeksiyon (iğne) şeklinde uygulanan LHRH – agonisti ilaçlar hormon tedavisinin bir başka şeklidir. LHRH- agonisleri testislerin erkeklik hormonu (testosteron) üretmesini engellerler. Orşiektomi sonrasında veya LHRH – agonisti ya da östrojen tedavisiyle hayalardan erkeklik hormonu üretimi durur. Ancak böbreküstü bezleri az miktarda da olsa erkeklik hormonu üretimini sürdürmektedir. Az miktardaki bu hormon üretimininin etkisini engellemek için tablet şeklindeki antiandrojen ilaçlar kullanılabilir. Orşiektomi sonrası veya IHRH- agonisti ilaçlarla birlikte androjen ilaçların kullanımına Tam Androjen Blokojı adı verilmektedir.
İlaçlarla kanser tedavisi (kemoterapi): Vücudun diğer kısımlarına yayılmış prostat kanseri hücrelerinin çoğalması genellikle hormon tedavisi ile bir süre kontrol altına alınabilir. Bu dönem çoğu zaman yıllarca sürebilir. Ancak zamanla prostat kanser hücreleri hiç erkeklik hormonu bulunmayan bir ortamda da büyüyebilecek hale gelirler. Bu durumda hormon tedavisi yetersiz kalacağı için farklı ilaçlar kullanılarak ek tedaviler uygulanmaya başlanabilir. Hekim bu dönemde hastasına henüz araştırma aşamasında olan tedavi uygulamalarını da önerebilir.
Tedavinin yan etkileri
Prostat kanseri tedavisinde kullanılan tüm yöntemler (cerrahi, ışın tedavisi, ilaç uygulamaları) kaçınılmaz bir şekilde vücudun sağlıklı çalışan dokularını da etkileyeceklerdir. Tedavilerin sağlıklı dokular ve hücrelerde oluşturacağı zarar sıklıkla istenmeyen, bazen de ciddi yan etkilere neden olabilir. Tedavi sırasında görülen yan etkiler şüphesiz uygulanan tedavinin tipine ve vücuttaki etkisinin yaygınlığına göre şekillenecektir. Ayrıca her hastanın tedaviye verdiği yanıttaki farklılıklar gibi gelişecek yan etkilerde de kişisel değişimler görülecektir. Hekimler ve yardımcıları hastalarını uygulanacak tedavinin olası yan etkileriyle çözüm yolları konusunda bilgilendireceklerdir. Gelişen yan etkilerin en kısa sürede çözüme kavuşturulabilmesi için hastaların hekimleri ile görüşmelerinde yarar vardır.
Cerrahi: Genellikle ameliyattan sonraki ilk birkaç gün boyunca hastalar rahatsızlık ve ağrı hissederler. Uygun ağrı kesici tedavileri bu sorunu ortadan kaldırabilir. Hastaların kendilerini yorgun ve zayıf hissetmeleri de sıkça karşılaşılan bir durumdur. Prostat kanseri hastalarında prostatın çıkarılması (radikal prostatektomi) ameliyatından sonra en sık görülen yan etkiler penis sertleşmesindeki sorunlar (erektil disfonksiyon, iktidarsizlık) ve idrar kaçağıdır (inkontinans). Cerrahi tekniklerdeki gelişmelerden sonra günümüzde bu sorunlar çok daha nadir görülmektedir. Sinir koruyucu cerrahi tekniklerle peniste sertleşmeyi ve idrar tutmayı sağlayan sinirlerde en az hasar oluşması hedeflenmektedir. Hastanın yaşı, hastalığın yaygınlığı gibi faktörler tekniğin başarısına etki etmektedir. Penisteki sertleşme sorunu ameliyat sonrası dönemde ilaç veya cerrahi uygulamalarla aşılabilir. Bununla beraber, radikal prostatektomi ameliyatı geçiren hastalarda cinsel ilişki gerçekleşse bile boşalma (orgazm) sırasında meni dışarı atılamaz.
Sinir korunması neredeyse bütün hastalar için teknik olarak mümkün olsa da tümörün yaygınlığı, hastanın PSA düzeyi ve hastalığın derecesi gibi bazı kriterler değerlendirildiğinde belirli hastalarda sinir koruma çabasının prostattaki hastalığı ortadan kaldırmak açısından risk yaratacağı unutulmamalıdır. Ayrıca ileri yaştaki hastalarda sinirler korunsa da ameliyat sonrası dönemde peniste yeterli sertleşme sağlanma olasılığı düşüktür. Radikal cerrahiyi istemeyen veya bunun uygulanamadığı ileri evredeki olgularda bazen hastanın idrar yapma zorluğu yakınmalarının ortadan kaldırılması için idrar yolundan girilerek kapalı prostat ameliyatı (TUREP, Transüretral Prostat Rezeksiyonu) uygulanabilir.
Radyasyon (ışın) tedavisi: Radyasyon tedavisi süresince hastalar kendilerini çok yorgun, halsiz hissedebilirler. Hastalarda ishal veya sık idrara çıkma, idrar yaparken rahatsızlık hissi olabilir. Buna ek olarak, hastalara dıştan radyasyon tedavisi uygulandığında, ısının verildiği bölgede ciltte kızarıklık, kuruluk ve gerginliğe sıkça rastlanılır. Işının uygulandığı kasık bölgesindeki tüyler de dökülebilir. Uygulanan radyasyon miktarına bağlı olarak bu tüy dökülmesi geçici veya kalıcı olabilir. Peniste sertleşme sorunları radyasyon tedavisi uygulamalarında da görülebilir. Radyasyon uygulaması için kullanılan yöntemden (vücut dışından ya da prostata yerleştirilen çekirdekler aracılığı ile) bağımsız olarak ışın tedavisi sonrası peniste sertleşme zorluğu gelişmesi sık karşılaşılan bir yan etkidir. Radyasyon tedavisi sonrasında inatçı ishal, dışkıdan kan gelmesi veya barsak tıkanıklıkları gibi sindirim sistemi; sık idrara çıkma, idrar yaparken zorlanma, idrar yaparken yanma gibi idrar yolları ile ilgili şikayetler görülebilecek diğer yan etkilerdir.
Hormon tedavisi: Orşiektomi ve LHRH analogları gibi vücuttaki erkeklik hormonlarını ortadan kaldıran tedaviler sıklıkla cinsel istek kaybı, sertleşme problemleri, meme başlarında hassasiyet ve tedavinin ilerleyen dönemlerinde kemiklerde kısmen erime (Osteoporoz) gibi yan etkilere yol açabilir. Vücutta testosteron seviyesinin düşmesiyle, tümör büyümesi yavaşlar ve hastanın durumunda belirgin bir düzelme görülür. Prostat kanseri tedavisinde östrojen uygulaması kalp ve dolaşım sistemi rahatsızlıklarını arttırdığı için günümüzde çok ender kullanılmaktadır. Özellikle kalp rahatsızlığı öyküsü bulunan erkeklerde bu tedavi şekli uygun değildir.
Kemoterapi: Kemoterapinin yan etkileri tedavi için kullanılan ilacın cinsi ile doğrudan ilişkilidir. Her kemoterapi ilacının kendine özgün yan etkileri vardır. Vücudun karaciğer, kemik iliği gibi dokularında işlev bozuklukları, saç dökülmesi, ılımlı bulantı-kusma yakınmaları, bacaklarda şişme prostat kanseri tedavisinde kullanılan kemoterapi ilaçlarının önde gelen yan etkileridir.
Tedavi sonrası izlem
Prostat kanseri hastalarına tedavilerinin tamamlanmasından sonra düzenli aralıklarla hekim kontrolünün yapılması zorunludur. Tedavileri uygulayan hekimler, hastalarına uygun bir izlem takvimi belirleyeceklerdir. Tedavi sonrası izlemde amaç hastalığın halen kontrol altında olup olmadığını belirlemek ve hastalığın nükset durumunda yeni tedavi programlarını uygulamaktır. Ayrıca tedavilere bağlı gelişebilecek olası yan etkiler değerlendirilerek yan etkilere yönelik tedavi planlaması da yapılabilir. İzlemde fizik muayene, kan ve idrar tahlilleri, akciğer ve kemik filmleri, kemik sintigrafisinin yanı sıra gerektiğinde bilgisayarlı tomografi kullanılabilir.
Kanser hastalarının beslenmesi
Kanser tedavisi uygulanan hastalarda iyi ve sağlıklı beslenme çok daha önemlidir. İyi beslenen hastalar kendilerini daha iyi hissederler ve daha fazla enerjileri olur. Kanser tedavisi sırasında iyi beslenmeden anlaşılan; kilo kaybını engellemek için yeterli kalori ve protein almak, tekrar güç kazanmak ve sağlıklı dokuların oluşmasını sağlamaktır. Tedavi sırasında iyi beslenmek bazı hastalar için çok zordur. Hastalar iştahlarını tamamen kaybedebilirler. İştah kaybına ek olarak, bulantı ve kusma gibi tedavinin sıkça karşılaşılan yan etkileri yemek yemeyi iyice zorlaştırır. Hastalar yiyeceklerin tadını alamazlar. Bunun yanında, tedavi altındaki hastalar yorgun ve rahatsız oldukları anlarda yemek yemek istemezler. Doktorlar, hemşireler ve diyetisyenler tedavi süresince iyi beslenme konusunda önerilerde bulunabilirler. Hastalar ve hasta yakınları da doktorlarının önereceği diğer kaynaklardan kanser hastalarının beslenmesi konusunda bilgi alabilirler; kanser tedavisi ve yan etkileri konusunda yararlı bilgiler edinebilirler.
Kanser hastalarında destek tedavi
Ciddi bir hastalıkla yaşamak çok zor bir olaydır. Kansere yakalanmış bireyler veya onlara bakan kişiler çeşitli problemler ve zorluklarla karşı karşıya kalırlar. Eğer hasta ve yakınları yeterince bilgilendirilir ve gerektiğinde destek tedavi sağlanırsa hastalıkla daha kolay başa çıkabileceklerdir. Hasta ve yakınlarının hastalığı kabullenmelerinin yanı sıra hastalıkla mücadele etmek için birbirlerine destek olmaları çok önemlidir. Ayrıca, hastalar aynı hastalığa yakalanmış kişilerle sorunlarını konuşmayı yararlı bulabilirler. Kanser hastaları, bu hastalıkla mücadele konusunu veya tedavilerin etkinliğini tartışabilecekleri destek gruplarına katılırlar. Buna rağmen her hastanın farklı olduğu akılda tutulmalıdır. Her ikisi de aynı tip kansere yakalanmış olsalar bile, bir hastada faydalı olan bir tedavi biçimi diğer hastada işe yaramayabilir ya da ciddi yan etkilere neden olabilir. Kanser hastaları, işlerini kaybetme, ailelerinin geleceği ve günlük aktivitelerine devam edememe gibi endişeleri yaşarlar.
İçerik aşağıdaki linkten alınmıştır.
http://uroonkoloji.org/wp-content/uploads/2016/02/prostat-kanseri.pdf
